Остеохондроз хребта - це дегенеративно-дистрофічні ураження міжхребцевих дисків, тіла хребців, зв'язкового апарату, при якому руйнується кісткова і хрящова тканини шийного, грудного і поперекового відділів хребта.
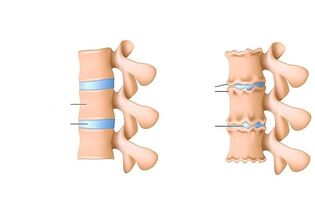
Патологія вражає весь руховий сегмент хребта, диск, обидва тіла хребців, прилеглі нервові і м'язові структури. Це захворювання часто називають «хворобою цивілізації», яка пов'язана з прямоходінням і навантаженням на хребет кожен день.
Основна причина остеохондрозу хребта - мікротравми при фізичних навантаженнях, неправильне харчування, сидячий спосіб життя і навіть генетична схильність. Якщо це захворювання прогресує, то страждає в першу чергу міжхребцевий диск і прилеглі до нього структури. Центральна частина диска видозмінюється, що призводить до втрати амортизуючих властивостей хребця, в слідстві чого на фіброзному кільці утворюються тріщини і стоншення.
Американські статисти кажуть, що перша причина обмеження активності людей до 45 років - це болі в спинному і шийному відділах хребта. У групі ризику опиняються більшість міських жителів, водіїв, значну частину часу проводять в сидячому положенні, перезавантажуючи хребет.
Причиною понад 70% випадків болю в спині є остеохондроз. З віком ризик захворювання зростає.
Етіологія і патогенез остеохондрозу хребта
Остеохондроз хребта має тривалий патогенез розвитку (від декількох місяців до десятиліть). Це залежить від факторів, що впливають на розвиток захворювання.
Фактори ризику:
- Вік. У цій групі ризику знаходяться люди похилого віку (старше 60). У людей молодше 35 років -захворювання зустрічається рідко. Внаслідок вікових змін відбуваються порушення в гормональному фоні людини, що робить м'язову тканину і стінки кровоносних судин більш пористими, а значить більш уразливими. Це провокує порушення обміну речовин, перевантажує міжхребетні диски.
- Аутоімунні захворювання, які можуть сприйняти хрящову тканину як чужорідну і почати руйнувати її.
- Травми хребта. Це одна з головних причин розвитку остеохондрозу у людей молодого віку. Вважається, що більше половини людей, що мають травми хребта в молодому віці, страждають на остеохондроз хребта в старості.
- Надмірна вага, що зменшує термін зношуваності міжхребцевих дисків. Хрящові диски служать свого роду амортизаторами хребта, які забезпечують його рухливість під час фізичного навантаження, ходьби, бігу та ін. І захищають кісткову тканину від руйнування і появи мікротріщин. Тяжкість зайвої ваги робить навантаження ще сильнішою, що прискорює процес руйнування хрящових дисків.
- Плоскостопість.
- Генетична схильність.
- Захворювання ендокринної системи, які провокують порушення метаболізму, що в свою чергу негативно впливає на стан хрящової тканини.
Остеохондроз може тривалий час перебувати в «сплячому стані». Багато пацієнтів дізнаються про захворювання при наявності сильних больових відчуттів, коли дистрофічний процес в хрящової тканини вже пошкодив нервові корінці.
Існують такі етапи патогенезу остеохондрозу хребта:
- Порушення кровообігу в міжхребцевих дисках і прилеглих структурах.
- Порушення гормонального фону і обміну речовин в організмі і міжхребцевих дисках, зокрема.
- Деградаційні процеси пульпозного ядра. На цьому етапі відбувається зміна будови міжхребцевого диска - зменшується ядро, відбувається стоншення самого диска, навантаження на фіброзне кільце збільшується, що тягне за собою різні розшарування, мікротріщини, іноді розриви.
- Портороз міжхребцевих дисків - випинання тканини міжхребцевих дисків, часто в сторону хребетного каналу, ущемляючи його, викликаючи сильні больові відчуття.
- Міжхребетні грижі. Прогресування протрузии призводить до руйнування зв'язок, зміни висоти і форми диска, що в свою чергу провокує утворення гриж.
- Компресія корінцевих артерій.
- Хронічна недостатність кровопостачання спинного мозку.
Симптоми остеохондрозу хребта
У міру розвитку остеохондрозу в міжхребцевих дисках і в самих хрящах виникають патології, які згодом накладаються один на одного і можуть спровокувати появу міжхребцевої грижі.
Симптоматика може бути як загальної, так і специфічної, характерної для патологічних змін в хрящах, міжхребцевих дисках, прилеглих тканинах.
Найпершою ознакою остеохондрозу слід назвати ниючий біль в спині, оніміння хребетних відділів, обмеженість рухів, посилення болю при фізичних навантаженнях.
Специфічні симптоми остеохондрозу:
- Шийний остеохондроз характеризується порушенням кровообігу, що викликає запаморочення, біль і шум у вухах, головний біль. Мозок погано збагачується киснем і поживними речовинами, в слідстві чого у людини виникає стресовий стан.
- Остеохондроз грудного відділу, що супроводжується найчастіше міжреберної невралгією. Спостерігаються больові відчуття в грудях і ребрах.
- Остеохондроз поперекового відділу провокує розвиток захворювань люмбаго, попереково-крижового (ішіас) і поперекового радикуліту. При ішіасі уражається сідничний нерв, спостерігається біль і гіпотонія в сідницях, а також гіпотонія в литках.
Симптоматика шийного остеохондрозу:
- Цірвікалгія - больові відчуття в шийному відділі. Характер болю різноманітний (тупа, різка, посилюється при нахилах голови і тулуба, при кашлі), залежить від фактора впливу на даний відділ хребта.
- цервікобрахіалгіі - больові відчуття в шийному відділі хребта, що віддають в руку, оніміння.
- Плече-лопатковий переартроз і переартріт - больові відчуття в плечовому суглобі, в ключиці, обмеження руху руки зверху в низ.
- Епіконділез - біль в ліктьовому суглобі, обмеженість рухів.
- Синдром хребетної артерії - так звана шийна мігрень, ниючі головні і шийні болю, нудота, часом блювота, порушення координації рухів - похитування при ходьбі, шум у вухах.
Один з найбільш частих ознак шийного остеохондрозу - порушення циркуляції крові, що веде до частих запаморочень, непритомності і головного болю.
Симптоматика грудного остеохондрозу:
- Торакалгія - больові відчуття в грудях, болі пов'язані з нерухомістю (проявляються при тривалому сидінні, вночі), посилюються при фізичній активності, глибокому вдиху, кашлі.
- Кардіалгіческій синдром.
- Синдром задньої грудної стінки - болі в області лопаток, больові відчуття залежать від положення тіла.
- Синдром передній сходовому м'язи.
- Трункалгіческій синдром - біль в половині грудної клітини.
- Посилення міжреберної невралгії.
Симптоматика поперекового остеохондрозу:
- Люмбалгія - біль в нижній частині спини, простріли. Хворий відчуває дискомфорт при спробі сісти або встати. Біль посилюється при фізичній активності, кашлі, глибокому вдиху, нахилах.
- люмбоишиалгии - больові відчуття в попереку, що віддають в ногу. Може спостерігатися парестезія, оніміння ноги, м'язові спазми, болі в суглобах.
- Судинні синдроми - дебютують при компресії судин, не супроводжуються больовими відчуттями, спостерігається слабкість в м'язах, синдром конуса - слабкість в обох стопах, порушення функціональності тазових органів.
Симптоматика остеохондрозу в поперековому відділі різноманітна. Ця частина хребта навантажена більше інших.
Діагностика остеохондрозу хребта
При перших болях в спині необхідно провести обстеження для встановлення джерела больових відчуттів. Остеохондроз - складно діагностується захворювання, так як больові відчуття можуть бути викликані іншими патологіями, не пов'язаними з хребтом. Пацієнту будуть потрібні консультації кількох фахівців: невролога, в першу чергу, ортопеда, вертебролога.
Методи діагностики остеохондрозу:
- Рентгенографія. Проводиться для точного визначення висоти міжхребцевих дисків або зміни в будові хребців, змін діаметра отворів між хребцями. Рентгенографія найчастіше робиться в двох позиціях - лежачи на спині і на боці. Дві різні проекції знімків дозволяють більш точно визначити наявність патології. Іноді роблять рентгенограму з опущеною нижньою щелепою.
- МРТ і КТ. Результати МРТ вважаються більш точними і допомагають швидше визначити локалізацію сегментів, які були вражені патологією, наявність або відсутність міжхребцевих гриж, здавлювання корінців.
- Лабораторні аналізи: аналіз крові на визначення рівня кальцію в крові і швидкості осідання еритроцитів. Лабораторні дослідження призначають найпершими, довше, вже на підставі цих результатів, лікар направляє на апаратне діагностування.
Важливо диференціювати остеохондроз хребта в ряді інших захворювань зі схожою клінічною картиною, наприклад: новоутворення на хребті онкологічного характеру, порушення цілісності хрящової тканини, запальні процеси, перемежовуються кульгавість, утворення кіст на внутрішніх органах, сечокам'яна хвороба, гастрит, пієлонефрит, виразка шлунка, стенокардія, порушення нервової системи. З цією метою можуть бути призначені дослідження органів травлення, нервової системи, кровообігу. Застосовують такі методи діагностики - кардіограма, ультразвукове дослідження, елекроенцефалографія, ендоскопічне дослідження (органи травлення).
Ускладнення остеохондрозу
Найчастіше перебіг даного захворювання супроводжується неврологічними ускладненнями:
- Стадія. Ускладнення, викликані протрузією - різкі больові простреливающие відчуття.
- Стадія. Радикуліти, які характеризуються больовими синдромами і інший симптоматикою, що залежить від локалізації радикуліту.
- Стадія. Патології корінців і спинного нерва, наявність міжхребцевих гриж. Нерідко виникає парез м'язів, що викликає внаслідок параліч усього тіла.
- Стадія. Порушення циркуляції крові і кровопостачання всього спинного мозку. Симптоми: постійні сильні болі в спині, параліч певних груп м'язів, ішемічний інсульт спинного мозку.
Лікування остеохондрозу хребта
Процес лікування будь-якого різновиду остеохондрозу переслідує одну мету - знеболити, запобігти руйнуванню і деформацію тканин хребта. Лікування може бути консервативним або хірургічним. Тип і метод лікування призначається індивідуально для кожного пацієнта, виходячи з поставленого діагнозу (стадія, тип захворювання, загальне самопочуття пацієнта).
У гострому періоді больового синдрому рекомендується розслаблення і спокій, приписуються протизапальні препарати (діклоберл, вольтарен), ін'єкції спазмолитических сумішей, вітамін В, препарати для розтирання - дип Риліф, живокіст та ін. У міру ослаблення больового синдрому може бути призначений курс лікувальноїфізкультури і фізіотерапії (диадинамические струми, електрофорез, магнітотерапія).
Застосування консервативних методів лікування триває приблизно два місяці. Крім перерахованих методів лікування можуть застосовуватися також масажі, мануальна терапія, рефлексотерапія, витяжка. Результат консервативного лікування безпосередньо залежить від наполегливості та старанності самого пацієнта.
Існує також хірургічний метод лікування, який використовується при наявності міжхребцевих гриж давністю більше півроку, здавлювання корінців спинного мозку внаслідок зменшення щілини між хребцями. Принцип оперативного лікування полягає у видаленні деформованого диска. Реабілітаційний період після операції становить приблизно півроку. Реабілітація включає в себе ЛФК, фізіотерапію, прийом вітамінів.
Профілактика остеохондрозу хребта полягає в боротьбі з факторами ризику - ведення активного способу життя, заняття спортом, правильне харчування, використання корсетів і спеціальних поясів при навантаженнях на спину, сон на ортопедичних матрацах і подушках, щоб уникнути переохолодження та травм.



































